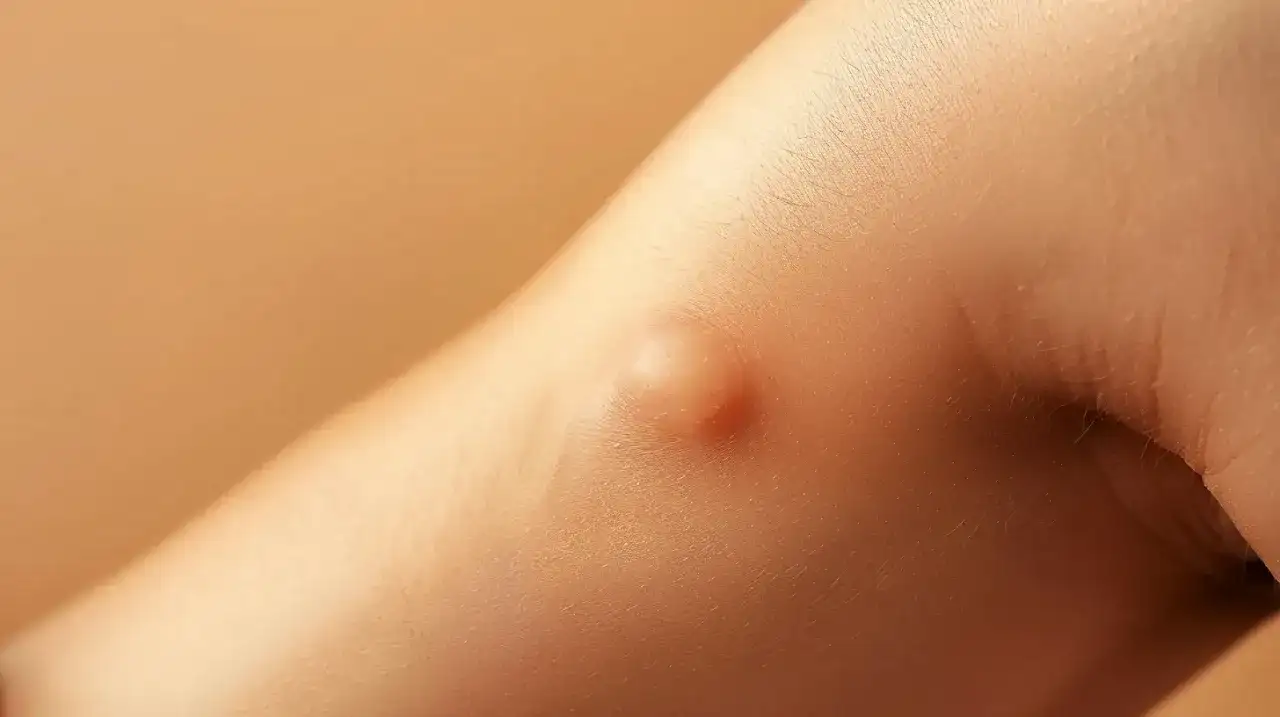
Miękki guzek pod skórą zwykle nie oznacza nic groźnego, ale warto wiedzieć, kiedy wystarczy obserwacja, a kiedy potrzebna jest wizyta u lekarza. Tłuszczak to najczęściej łagodna zmiana zbudowana z tkanki tłuszczowej, dlatego w tym artykule wyjaśniam, jak wygląda, z czym bywa mylony, jakie badania pomagają potwierdzić rozpoznanie i kiedy naprawdę trzeba działać.
Najważniejsze rzeczy, które warto wiedzieć o zmianie tłuszczowej
- Najczęściej jest to miękki, przesuwalny pod skórą guzek, który rośnie powoli i zwykle nie boli.
- Typowe miejsca to kark, plecy, ramiona, uda i okolica brzucha, ale zmiana może pojawić się praktycznie wszędzie.
- W większości przypadków nie wymaga pilnego leczenia, o ile nie rośnie, nie boli i nie uciska tkanek.
- Niepokojące cechy to szybki wzrost, twardość, brak przesuwalności, ból, głęboka lokalizacja i rozmiar większy niż kilka centymetrów.
- Gdy obraz nie jest typowy, lekarz może zlecić USG, rzadziej rezonans, tomografię lub biopsję.
- Usunięcie chirurgiczne jest najpewniejszą metodą, zwłaszcza jeśli zmiana przeszkadza albo budzi wątpliwości diagnostyczne.
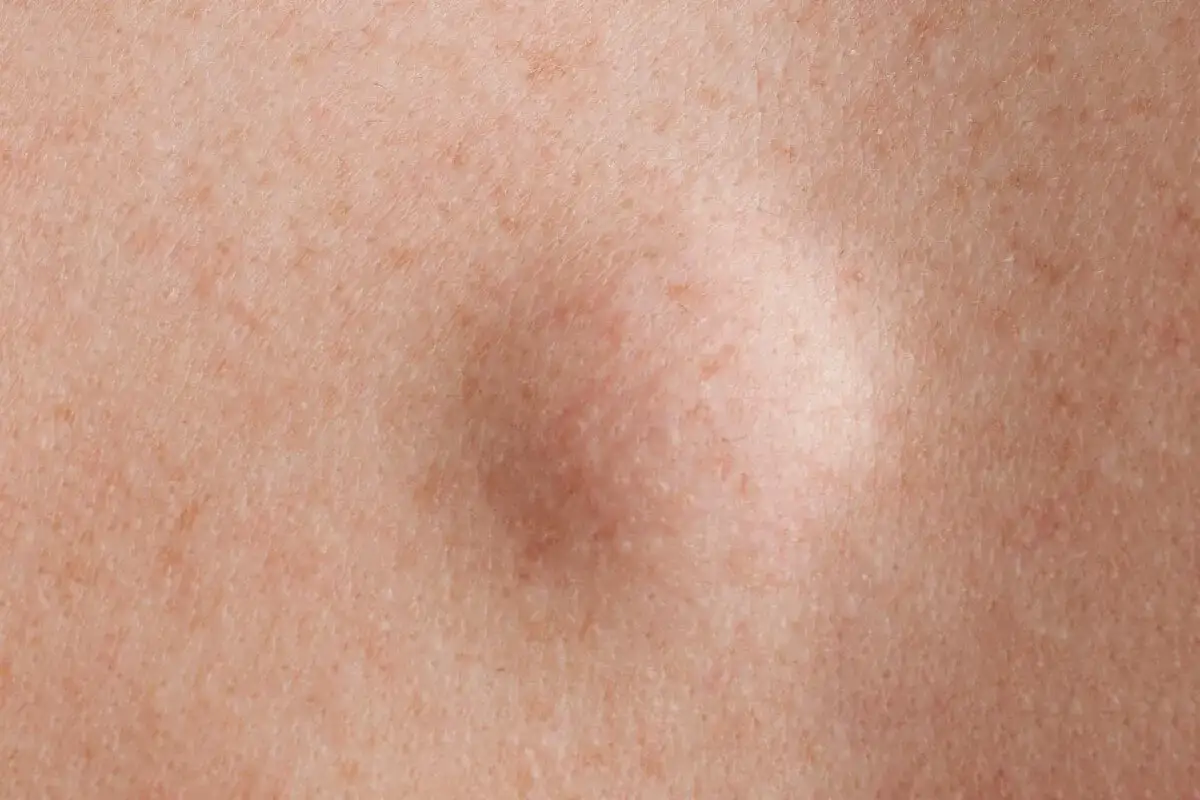
Jak wygląda guzek tłuszczowy i czym różni się od innych zmian
W codziennej praktyce zwracam uwagę przede wszystkim na trzy rzeczy: konsystencję, ruchomość i tempo wzrostu. Taki guzek zwykle jest miękki albo sprężysty, daje się przesuwać pod palcami i sprawia wrażenie, jakby leżał tuż pod skórą, a nie był z nią „sklejony”. Często ma kilka centymetrów średnicy, ale bywa też większy.
Najczęściej nie boli. Jeśli jednak zaczyna uciskać nerw, może dawać dyskomfort, tkliwość albo kłujący ból przy ucisku. Zmiana tego typu pojawia się zwykle na plecach, ramionach, karku, udach czy brzuchu, a u części osób występuje więcej niż jeden guzek naraz.
Ważne jest też to, czego taka zmiana zwykle nie robi: nie nacieka agresywnie tkanek, nie daje objawów ogólnych i nie zachowuje się jak klasyczny stan zapalny. Jeśli guzek jest twardy, nieruchomy, szybko rośnie albo wywołuje wyraźny ból, nie traktuję go automatycznie jako łagodnego. To właśnie od tych cech zaczyna się dalsza ocena, dlatego następny krok to pytanie, skąd taka zmiana się bierze.
Dlaczego powstaje i u kogo pojawia się częściej
Nie ma jednej, w pełni potwierdzonej przyczyny. Najczęściej mówi się o skłonności rodzinnej i o tym, że pewne osoby po prostu częściej rozwijają takie zmiany niż inne. Jeśli ktoś w rodzinie miał podobne guzki, ryzyko pojawienia się kolejnego jest większe, choć nie oznacza to, że problem na pewno się powtórzy.
Zmiany z tkanki tłuszczowej częściej zauważa się w średnim wieku, ale mogą wystąpić również później. U seniorów nowy guzek nadal bywa łagodny, jednak nie warto go z góry uznawać za „zwykły”. W tym wieku łatwiej też pomylić go z innymi zmianami podskórnymi, dlatego ocena lekarza daje więcej spokoju niż samodzielne zgadywanie.
W praktyce nie skupiam się wyłącznie na wieku. Liczy się całość obrazu: czy zmiana rośnie powoli, czy jest ruchoma, czy boli, czy pojawiła się nagle i czy towarzyszą jej inne objawy. To prowadzi do najważniejszego pytania: kiedy taki guzek trzeba pokazać specjaliście bez zwłoki.
Kiedy trzeba pokazać zmianę lekarzowi
Do wizyty skłaniają mnie przede wszystkim objawy ostrzegawcze. Sam fakt, że guzek istnieje, jeszcze nie oznacza problemu, ale pewne cechy wymagają szybszej kontroli, bo mogą sugerować coś więcej niż łagodną zmianę tłuszczową.
- Zmiana rośnie szybko albo wyraźnie zwiększa rozmiar w ciągu tygodni czy kilku miesięcy.
- Ma ponad 5 cm średnicy lub wydaje się duża w porównaniu z otoczeniem.
- Jest twarda, głęboko położona albo słabo przesuwalna względem tkanek.
- Boli, drętwieje lub wywołuje uczucie ucisku.
- Skóra nad nią zmienia kolor, robi się cieplejsza, napięta albo pojawia się stan zapalny.
- Zmiana wróciła po wcześniejszym usunięciu albo zachowuje się inaczej niż poprzednie podobne guzki.
Nie namawiam do paniki, tylko do rozsądku. Wiele osób odwleka kontrolę miesiącami, bo guzek „nie przeszkadza”, a potem okazuje się, że diagnostyka była prosta i można ją było zrobić wcześniej. Jeśli coś budzi wątpliwości, lepiej sprawdzić to raz za dużo niż raz za mało. Gdy są cechy nietypowe, lekarz zwykle sięga po badania, które pomagają odróżnić jedną zmianę od drugiej.
Jak lekarz potwierdza rozpoznanie
W typowych przypadkach wystarcza badanie fizykalne, czyli obejrzenie i omacanie zmiany. Jeśli obraz jest klasyczny, lekarz często już wtedy ma mocne podejrzenie, z czym ma do czynienia. Gdy jednak guzek jest większy, głębszy, bolesny albo nietypowy, wchodzą do gry badania dodatkowe.
| Badanie | Kiedy bywa potrzebne | Po co się je wykonuje |
|---|---|---|
| Badanie palpacyjne | Przy większości prostych, podskórnych zmian | Ocenia ruchomość, konsystencję, bolesność i związek ze skórą |
| USG | Gdy zmiana nie jest jednoznaczna lub trzeba sprawdzić jej głębokość | Pomaga odróżnić guz tłuszczowy od torbieli, węzła chłonnego czy innej zmiany |
| Rezonans lub tomografia | Przy dużych, głębokich albo nietypowych guzach | Dają dokładniejszy obraz położenia i granic zmiany |
| Biopsja lub badanie histopatologiczne | Gdy lekarz ma wątpliwości albo po usunięciu zmiany | Potwierdza rozpoznanie pod mikroskopem |
To ostatnie badanie ma dużą wartość praktyczną, bo pozwala sprawdzić, czy zmiana rzeczywiście jest łagodna. Po usunięciu materiał trafia do oceny histopatologicznej, czyli specjalista ogląda tkankę pod mikroskopem i opisuje jej budowę. Dzięki temu można bezpieczniej odróżnić łagodny guz od zmian wymagających innego leczenia. A skoro diagnostyka bywa tak różna, naturalnie pojawia się pytanie, kiedy w ogóle leczyć i usuwać taką zmianę.
Leczenie nie zawsze jest potrzebne
Jeśli guz jest mały, nie boli i nie przeszkadza, często wystarczy obserwacja. To ważne, bo nie każda zmiana na ciele musi od razu kończyć się zabiegiem. Z drugiej strony nie zostawiam dolegliwości wyłącznie „na przeczekanie”, gdy zaczynają sprawiać problem albo gdy obraz nie jest pewny.
| Opcja | Kiedy ma sens | Największy plus | Ograniczenie |
|---|---|---|---|
| Obserwacja | Brak bólu, brak wzrostu, typowy wygląd | Bez zabiegu i bez blizny | Wymaga czujności i kontroli zmian |
| Wycięcie chirurgiczne | Ból, ucisk, wzrost, wątpliwości diagnostyczne, względy estetyczne | Usuwa zmianę zwykle razem z torebką | Zostawia niewielką bliznę |
| Liposukcja | Wybrane przypadki, gdy zależy na mniejszym nacięciu | Mniejsze cięcie skóry | Nie zawsze usuwa torebkę, więc ryzyko nawrotu bywa większe |
| Ostrzykiwanie steroidem | Rzadziej, w szczególnych sytuacjach | Brak klasycznej blizny po cięciu | Skuteczność jest ograniczona i nie daje materiału do oceny histopatologicznej |
Najpewniejszym rozwiązaniem pozostaje zwykle zabieg chirurgiczny w znieczuleniu miejscowym. Chirurg usuwa zmianę razem z torebką, czyli cienką osłonką z tkanki łącznej otaczającą guzek. To właśnie usunięcie torebki zmniejsza ryzyko nawrotu. W praktyce, jeśli ktoś pyta mnie o najlepszą metodę, odpowiedź brzmi: zależy od objawów, lokalizacji i tego, jak pewne jest rozpoznanie. Po wyborze metody zostaje jeszcze jedna rzecz, o której wiele osób zapomina, a która ma znaczenie po zabiegu.
Co warto zrobić po wizycie i jak nie przeoczyć problemu
Najczęstszy błąd to próba samodzielnego wyciskania, nakłuwania albo „rozbijania” guzka. To nie przyspiesza sprawy, a może tylko podrażnić tkanki i utrudnić ocenę. Lepiej zostawić zmianę w spokoju, zanotować, od kiedy jest obecna, czy rośnie i czy zaczyna boleć.
Jeśli lekarz planuje zabieg, dobrze przygotować listę leków, zwłaszcza tych rozrzedzających krew, oraz poinformować o chorobach przewlekłych. U seniorów ma to znaczenie szczególnie często, bo wpływa na decyzję o terminie i sposobie leczenia. Po usunięciu trzeba obserwować ranę: narastające zaczerwienienie, wyciek, gorączka albo szybko rosnący obrzęk wymagają kontaktu z lekarzem.
Patrzę na takie zmiany bardzo pragmatycznie: większość z nich okazuje się łagodna, ale każda, która zaczyna rosnąć szybciej, boli albo traci typowe cechy, zasługuje na ocenę. Jeśli guzek jest miękki, ruchomy i stabilny od miesięcy, zwykle można zachować spokój. Jeśli jednak zachowuje się inaczej niż zwykle, nie warto czekać, aż sam „przejdzie”, bo to rzadko jest dobry plan.