Defekacja to naturalny proces usuwania stolca z organizmu, ale za tym krótkim opisem stoi precyzyjna współpraca jelita grubego, odbytnicy, zwieraczy i mięśni dna miednicy. Dla zdrowia ważne są nie tylko sam fakt wypróżnienia, lecz także częstotliwość, konsystencja stolca, brak bólu i to, czy po wizycie w toalecie pojawia się uczucie pełnego opróżnienia. Ten tekst porządkuje temat praktycznie: od fizjologii, przez typowe zaburzenia, aż po sytuacje, w których trzeba zgłosić się do lekarza.
Najważniejsze fakty o wypróżnianiu w jednym miejscu
- Prawidłowe wypróżnianie zależy od pracy jelita grubego, odbytnicy i mięśni dna miednicy.
- Za zaparcie najczęściej uznaje się mniej niż 3 wypróżnienia tygodniowo, twardy stolec lub ból przy oddawaniu stolca.
- U osób po 60. roku życia objawy zaparć występują częściej; NIDDK podaje, że dotyczy to około 33 na 100 dorosłych w tej grupie.
- Najbardziej pomaga połączenie błonnika, płynów, ruchu i stałego rytmu korzystania z toalety.
- Krew w stolcu, stały ból brzucha, wąski stolec lub nagła zmiana nawyków jelitowych wymagają oceny lekarskiej.
Jak przebiega odruch wypróżnienia
Najpierw treść pokarmowa trafia do jelita grubego, gdzie organizm odzyskuje wodę i elektrolity. Im dłużej stolec zalega w okrężnicy, tym bardziej wysycha i twardnieje. To właśnie dlatego odwlekanie wizyty w toalecie nie jest obojętne - może realnie utrudnić późniejsze wypróżnienie.
Gdy stolec przesuwa się do odbytnicy, jej ściany ulegają rozciągnięciu. To uruchamia odruch parcia: ciało „sygnalizuje”, że pora iść do toalety. Zwieracz wewnętrzny działa odruchowo, a zewnętrzny oraz mięśnie dna miednicy podlegają częściowej kontroli woli, więc można ten moment odroczyć, ale nie bez konsekwencji.
W praktyce wygląda to tak: jelita popychają masę kałową do odbytnicy, odbyt rozpoznaje nacisk, a człowiek decyduje, czy to właściwy moment. Jeśli napięcie mięśniowe jest zbyt duże, stolec jest zbyt twardy albo odruch jest osłabiony, wypróżnienie staje się trudne, niepełne lub bolesne. To prowadzi do kolejnego pytania: skąd wiadomo, że jeszcze mieścimy się w normie, a kiedy zaczyna się problem.
Co jest normą, a co powinno zwrócić uwagę
W jelitach nie ma jednego rytmu dobrego dla wszystkich. Dla jednej osoby normą będzie wypróżnienie po śniadaniu codziennie, dla innej - co dwa dni bez dyskomfortu. NIDDK zwraca jednak uwagę na kilka cech, które są typowe dla zaparcia: mniej niż trzy wypróżnienia tygodniowo, twardy lub suchy stolec, ból przy oddawaniu stolca i poczucie, że jelita nie zostały opróżnione do końca.
Pomocna bywa skala Bristolu, używana w praktyce klinicznej do opisu kształtu i konsystencji stolca. Ułatwia rozmowę z lekarzem, bo zamiast nieprecyzyjnego „coś jest nie tak” można podać konkretny obraz sytuacji. Cleveland Clinic przypomina, że skala dzieli stolec na 7 typów.
| Obserwacja | Najczęstsze znaczenie | Co to daje w praktyce |
|---|---|---|
| Typ 3-4 | Najbliżej normy | Stolec jest uformowany i zwykle przechodzi bez dużego wysiłku |
| Typ 1-2 | Skłonność do zaparcia | Warto sprawdzić błonnik, płyny, ruch i leki |
| Typ 6-7 | Zbyt luźny stolec lub biegunka | Jeśli trwa dłużej, wymaga obserwacji, zwłaszcza po zmianie leków |
| Uczucie niepełnego wypróżnienia | Może sugerować zaleganie stolca lub problem z pracą mięśni | Nie warto tego ignorować, bo problem bywa bardziej mechaniczny niż dietetyczny |
Dla mnie najważniejszy wniosek jest prosty: nie trzeba liczyć każdej wizyty w toalecie, ale trzeba reagować na zmianę wzorca. Jeśli coś, co zwykle działało bez problemu, zaczyna wymagać wysiłku, warto szukać przyczyny, a nie przyzwyczajać się do dyskomfortu. To szczególnie ważne u seniorów, u których jelita częściej zwalniają z wielu nakładających się powodów.
Dlaczego u seniorów jelita częściej zwalniają
NIDDK podaje, że objawy zaparć dotyczą około 33 na 100 dorosłych po 60. roku życia. To nie znaczy, że wiek sam w sobie „powoduje” zaparcie. Zwykle działa tu suma drobnych czynników: mniej ruchu, mniejsza ilość płynów, zbyt mało błonnika, leki i choroby współistniejące.
Najczęściej widzę pięć źródeł problemu:
- Za mało ruchu - jelita lubią regularną aktywność całego ciała, nawet zwykły codzienny spacer robi różnicę.
- Za mało płynów - stolec staje się suchy i twardy, więc trudniej go przesunąć.
- Za mało błonnika - dieta uboga w warzywa, owoce, pełne ziarna i strączki daje mniej „objętości” dla jelit.
- Leki - szczególnie opioidy przeciwbólowe, preparaty żelaza i część leków wpływających na motorykę przewodu pokarmowego.
- Choroby przewlekłe - między innymi cukrzyca, niedoczynność tarczycy, choroby neurologiczne i zaburzenia pracy mięśni dna miednicy.
U osób starszych dochodzi jeszcze zwyczaj odkładania parcia, bo toaleta jest „nie po drodze”, warunki są niewygodne albo człowiek nie chce przerywać zajęć. Taki nawyk potrafi rozregulować rytm jelit bardziej, niż wiele osób przypuszcza. Właśnie dlatego tak ważne są codzienne, małe działania, które wspierają regularność.
Co naprawdę pomaga utrzymać regularność
W praktyce zaczynam od rzeczy prostych, bo to one najczęściej dają najlepszy efekt. Nie chodzi o jednorazowy „detoks jelit”, tylko o kilka powtarzalnych nawyków, które organizm rozpoznaje jako stabilny rytm.
- Błonnik na poziomie 22-34 g dziennie - tyle zwykle potrzebują dorośli, zależnie od wieku i płci. Warto zwiększać go stopniowo, żeby nie nasilić wzdęć. Dobrze działają płatki owsiane, kasze, pieczywo pełnoziarniste, warzywa, owoce i rośliny strączkowe.
- Regularne picie płynów - najlepiej rozłożone równomiernie w ciągu dnia. Jeśli lekarz zalecił ograniczenie płynów z powodu serca lub nerek, trzeba się tego trzymać, a plan dietetyczny ustalić indywidualnie.
- Codzienny ruch - nawet spokojny spacer, ćwiczenia oddechowe czy lekka gimnastyka uruchamiają perystaltykę, czyli ruchy przesuwające treść jelitową.
- Stała pora korzystania z toalety - wielu osobom pomaga próba po śniadaniu, gdy jelita naturalnie pracują mocniej. Nie warto wtedy się spieszyć.
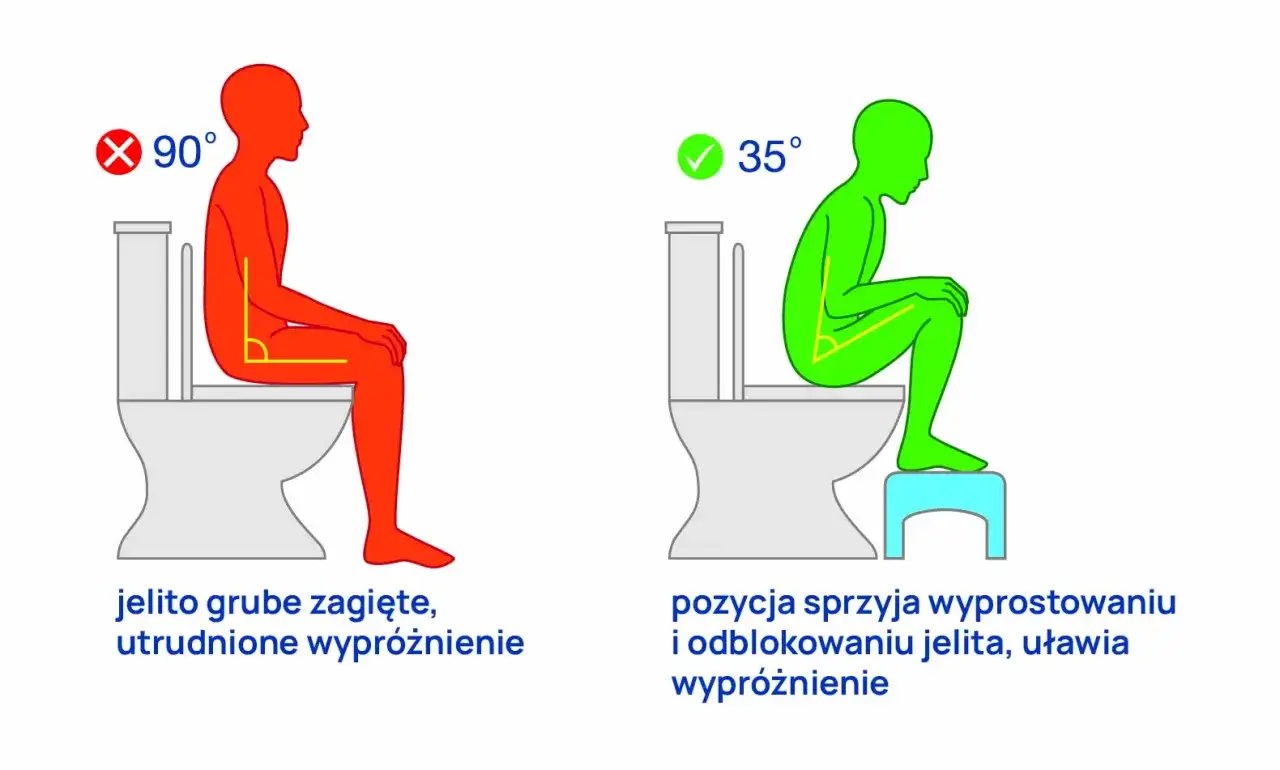
- Lepsza pozycja na toalecie - podnóżek pod stopy pomaga ustawić ciało w bardziej sprzyjającej pozycji i może zmniejszyć wysiłek przy parciu.
- Dzienniczek jelit - zapisanie częstotliwości, konsystencji, bólu, leków i zmian w diecie bardzo ułatwia znalezienie przyczyny problemu.
Warto też pamiętać o jednym: jeśli przy zwiększaniu błonnika nie idzie w parze odpowiednia ilość płynów, zaparcie może się nawet nasilić. To klasyczny błąd, który widzę najczęściej. Sama zmiana jednego elementu rzadko wystarcza, dlatego najlepiej działa mały zestaw nawyków, a nie pojedynczy „sposób cud”.
Kiedy trzeba skontaktować się z lekarzem
Tu potrzebna jest ostrożność. Ja nie lekceważyłbym sytuacji, w której nagle zmienia się rytm wypróżnień, zwłaszcza po 50. lub 60. roku życia. NIDDK zaleca konsultację, gdy zaparcie nie mija mimo samopomocy albo towarzyszą mu objawy alarmowe.
- krew w stolcu lub krwawienie z odbytu,
- stały albo narastający ból brzucha,
- wyraźne wzdęcie i brak gazów lub stolca,
- bardzo wąski, „ołówkowaty” stolec,
- nagła zmiana rytmu jelit utrzymująca się dłużej niż kilka dni lub tygodni,
- gorączka, nudności, wymioty albo niezamierzona utrata masy ciała,
- naprzemienne zaparcie i wodnisty wyciek po długim okresie zatwardzenia.
W takich sytuacjach lekarz zwykle zaczyna od wywiadu, badania brzucha i oceny leków, a czasem zleca dodatkowe badania, żeby wykluczyć zwężenie jelita, zaburzenia neurologiczne albo inne przyczyny. Jeśli problem jest przewlekły, może pojawić się też leczenie ukierunkowane na mięśnie dna miednicy, na przykład biofeedback, czyli trening poprawiający kontrolę nad tym, jak te mięśnie pracują.
Jak przygotować dzienniczek jelit przed wizytą
Prosty zapis bywa bardziej wartościowy niż pamięć „na oko”. W przypadku seniorów sprawdza się szczególnie dobrze, bo pomaga oddzielić pojedynczy gorszy dzień od powtarzającego się wzorca. Z mojego punktu widzenia to jedno z najbardziej niedocenianych narzędzi.
- data i godzina wypróżnienia,
- częstotliwość w skali tygodnia,
- konsystencja stolca według skali Bristolu,
- czy pojawił się ból, parcie lub uczucie niepełnego wypróżnienia,
- czy była krew, śluz albo bardzo ciemny kolor stolca,
- jakie leki i suplementy były przyjmowane,
- co zmieniło się w diecie, piciu i aktywności.
Jeśli taki zapis prowadzony jest przez 2-3 tygodnie, lekarz zwykle szybciej widzi, czy chodzi o zaparcie czynnościowe, wpływ leków, problem z dnem miednicy czy coś wymagającego pilniejszej diagnostyki. Najważniejsze jest jedno: regularność jelit warto obserwować tak samo uważnie jak ciśnienie czy sen, bo długo ignorowany problem rzadko znika sam.